この記事を読んだらわかること
- 透析療法中の糖尿病の病態について
- ステロイド糖尿病の病態について
- 周手術期にある糖尿病の病態について
がわかります

糖尿病の特殊な病態パート2となります。
ステロイドを使用する患者さんは糖尿病内科でなくとも多いかと思いますので、理解を深めていきましょう!
透析療法中の糖尿病
透析療法患者の特徴
1.合併症
糖尿病の罹病機関が長い、体液量過剰による高血圧を伴うため、非透析導入患者に比べて動脈硬化が進展していることが多いです。
透析導入となったら、何かしらの合併症を持っていると考えるべきであり、脳・胸部・手足、眼のチェックを行いましょう。
<チェックするべき症状>
右心不全:胸水・息切れ、腹水・食欲低下など
左心不全:咳嗽、倦怠感、肺うっ血・息切れ、下肢浮腫など
脳:片方の手足・顔半分の麻痺・しびれ、呂律障害、失語、片目が見えない、複視、視野障害、立位・歩行困難など
2.血糖値
透析液のブドウ糖濃度は通常100-150mg/dLであり、実際に低血糖になる可能性は低いですが、透析によりグルコースが除去されるため、透析中の血糖変動には注意を払う必要があります。
透析前にインスリン注射をした、下痢で食事の吸収が悪いなどで低血糖を起こす可能性もあります。
高血糖の場合は、透析により血糖値は自然に下がるため、高血糖だからすぐにインスリンを投与することはせず、経過を見ることが望ましいです。
しかし、500mg/dL以上であれば、さすがに少量のインスリンを投与することがあるため、医師の指示を仰ぎましょう。
また、自律神経障害を合併していることが多く、低血糖症状なく突然意識を失うこおがあるため、血糖測定や患者観察が重要です。

透析室にて、透析の前後には血糖を測ることがほとんどです。
透析の送り迎えは大変ですが、透析が午前であれば昼食前の血糖値、午後であれば夕食前血糖値として、透析看護師さんから血糖値を聞くことで血糖測定をしなくて済みます👍
3.食事
非透析患者ではエネルギー過剰摂取を抑制することが強調されますが、透析患者においては水分貯留による高血圧や心不全悪化などが予後にかかわるため、水分・塩分(6g/day未満)制限が重要となります。
蛋白質は窒素を含んでおり、体内で代謝され尿素窒素の排泄ができない腎不全患者では、蓄積すると体調不良の原因となるため、蛋白質制限が必要であり、0.9-1.2g/kg/dayが目安となります。
Kやリンなどの電解質も体内にたまりやすいため、これらを多く含む食物の制限も必要となります。
透析患者の血糖管理の指標
【HbA1c】
HbA1cは過去1-2ヵ月の平均血糖値を示しますが、透析患者では腎性貧血があり、赤血球寿命の短縮や貧血治療のためのエリスロポエチン製剤投与などにより、HbA1cは低値になる傾向があります。
このため、血糖コントロールを過小評価してしまうことがあるため、注意です。
【グリコアルブミン(GA)】
アルブミンの血中半減期は17日であり、GAは過去2-4週間の血糖コントロールを反映します。
透析患者でGAは、赤血球寿命やエリスロポエチン製剤投与の影響を受けないため、血糖コントロール指標となる。
しかし、低アルブミン血症を有する患者(肝硬変、ネフローゼ症候群)や腹膜透析患者などではGAが低値となることがあり、注意が必要です。
通常の透析患者のGAは20.0%未満が正常とされています。
心血管イベントの既往があり、低血糖傾向のある透析患者のGAは24.0%未満とされています。
(糖尿病でない健康な人は11~16%以下とされています。)
【透析開始前の随時血糖】
180-200mg/dL未満
透析患者の注意点
低血糖が遷延すると中枢神経系に不可逆的な後遺症が残ったり死亡するリスクがあります。
低血糖は網膜症の悪化や神経障害による疼痛の憎悪、心血管疾患や不整脈を引き起こし、生命を脅かすことがあるため、低血糖に注意していきましょう。
ステロイド糖尿病
ステロイドは、強い抗炎症作用、免疫抑制作用、抗アレルギー作用を持っています。
治療効果が高い反面、副作用が多く、その1つとしてステロイド誘発性の高血糖があります。
ステロイドによる高血糖の機序
ステロイド薬は、筋肉でのインスリン受容体のはたらきを弱め、糖を筋細胞内へ取り込む輸送担体のはたらきも弱めます。
そのため、インスリンが効きにくくなり、ブドウ糖をエネルギーとして使いにくくなり、インスリン抵抗性を引き起こします。
膵臓では、α細胞からのグルカゴン分泌を増やすことで肝臓での新糖生が亢進し、β細胞ではインスリン分泌が抑制されます。
特徴
- 昼から夕にかけての食後高血糖
- 空腹時血糖は低値
- ステロイド中止後、速やかに血糖は低下

90代の患者さんで、ステロイド投与終了後、4-5日程度、血糖が最低でも50台の低血糖を繰り返す方がいました。
しかも、高齢ということもあり、無自覚性低血糖で、怖かったのを覚えています。
医師に報告はしましたが、ステロイドの影響とのことで経過観察となり、その後は次第に正常血糖値を維持することができ、血糖測定は終了となりました。
通常、ステロイド終了後2-3日でもとの血糖値に戻るとされていますので、ステロイド終了後でも血糖測定を続けるのには意味があります。
ただ、医師が血糖測定指示を終了させるのを忘れていることもありますので、指示を確認しましょう。
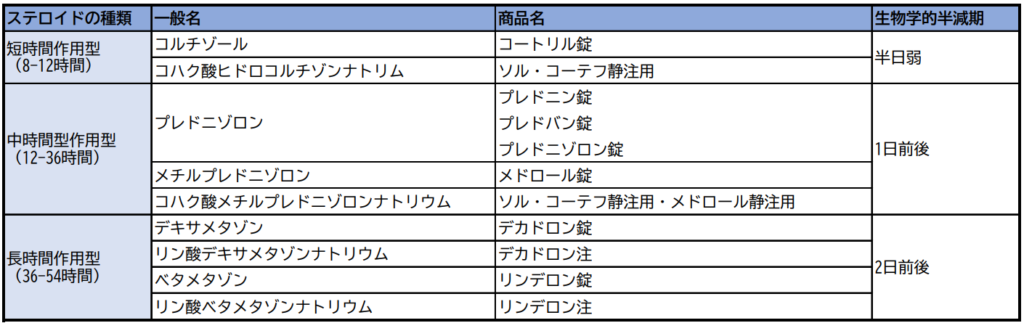
各ステロイド薬の特徴
治療
インスリン注射の使用が基本となります。
どの程度血糖が上昇するかの予想が困難なため、血糖測定を3-4回/day行い、スライディングスケールを使用してインスリン量を決めることが多いです。
血糖が連続的に180mg/dLを越すようになったらインスリン注射の提示打ちを開始します。
食後血糖上昇が主体であるため、速攻型または超速攻型インスリンの食前投与が有効です。
食欲不振がある場合は、食後に打つようにし、食事量に合わせてインスリン量について医師の指示を仰ぐ必要があります。
早朝空腹時血糖が140mg/dLを越す場合は、持効型インスリンを併用します。
ステロイドの副作用として易感染性があり、そこに高血糖が加わると、白血球の働きが弱まるため、厳格にコントロールしていく必要があります。
周手術期にある糖尿病
周手術期に高血糖を起こす機序
手術や感染、ストレスなどの身体的・精神的侵襲は、炎症性サイトカイン産生の活発化とカテコラミンやステロイドホルモンなどのストレスホルモンにより、インスリン分泌低下から高血糖が進行してしまいます。
手術の創や炎症による痛みもストレスとなり、血糖値を上昇させます。
周手術期に高血糖により引き起こす可能性のある病態
- 糖尿病ケトアシドーシス、高浸透圧高血糖症候群
- 脳梗塞や心筋梗塞などの血管イベント
- 肺炎、尿路感染症、敗血症などの重症感染症
- 全身性炎症反応症候群(SIRS)
- 創傷治癒遅延、縫合不全
- 急性腎不全や多臓器不全
周手術期における血糖降下薬ごとの注意点
【スルホニル尿素薬】
投与中止翌日~3日目には血糖上昇をきたすことが多いです。
(オイグルコン、グリベンクラミド、グリミクロン、グリクラジド、アマリール、グリメピリドなど)
【ヒグアナイド薬】
造影剤の投与や術中の脱水が引き金となり乳酸アシドーシスを引き起こす恐れがあるため、術前または造影剤検査を行う場合は48時間前より投与を中止します。
(メトグルコ、メトホルミンなど)
【チアゾリジン薬】
インスリン抵抗性を改善する一方、ナトリウムと水分の貯留が起こり、体重増加・浮腫・肺水腫やうっ血性心不全などを起こす恐れがあるため、IN-OUTに注意する
(アクトス、ピオグリタゾンなど)
【SGLT2阻害薬】
近医尿細管でのブドウ糖の再吸収を抑制し、尿糖排泄を促進することで血糖を下げるが、浸透圧利尿による脱水をきたす可能性がある。また、尿路・性器感染症の合併の報告もあるため、注意
(フォシーガ、カナグル、ジャディアンス、スーグラ、ルセフィ、デベルザなど)
術前血糖コントロール目標
【HbA1c】
7.0%未満
【空腹時血糖】
80-140mg/dL
【食後血糖値】
200mg/dL以下
【尿中ケトン体】
陰性
上記に加えて、低血糖を避けることも重要です。
術後の血糖管理
手術による侵襲ストレスは3日ー1週間程度持続します。
ストレスに暴露されている間は、血糖は140-180mg/dLに管理し、必要であれば速攻型インスリン持続静注を継続します。
消化器系の手術後は絶食となり、栄養状態が危惧されますが、術後早期の高カロリー輸液は感染症発症率が上昇させるため、推奨されません。
術前に十分な栄養管理を行い、術後は侵襲ストレスがなくなった時点で高カロリー輸液を開始します。
最後に
ステロイド糖尿病では、高齢患者さんの低血糖ケースを話しましたが、高血糖のケースも経験しました。
もともと糖尿病の診断はなくても、HbA1cがやや高めの患者さんで、ステロイドパルス療法中に食前血糖が400台、眠前血糖も400台で全く下がらず、食前も眠前もドクターコールした覚えがあります。
結局、持効型と超速攻型インスリンの定時打ちが始まり、糖尿病内科にコンサルトとなっていました。
ステロイド使用中の患者さんのHbA1cも要チェックです👍

2回に分けて特殊な病態の糖尿病についてまとめましたが、理解は深まりましたでしょうか?
私は糖尿病を勉強し直していて、いかに複雑な疾患か思い知らされました笑
次回は、糖尿病の合併症についての記事になります。
それでは、次の記事でお会いしましょう!
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/2f79089d.66263ea8.2f79089e.c159cd61/?me_id=1213310&item_id=20238921&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fbook%2Fcabinet%2F4085%2F9784780914085.jpg%3F_ex%3D240x240&s=240x240&t=picttext)

![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/2f79089d.66263ea8.2f79089e.c159cd61/?me_id=1213310&item_id=19761999&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fbook%2Fcabinet%2F7663%2F9784896327663.jpg%3F_ex%3D240x240&s=240x240&t=picttext)

コメント