この記事を読むとわかること
- GF・CFの検査内容がわかります
- 検査前後の注意点や禁忌がわかります
- 検査による副作用・合併症がわかります

消化器病棟でなくとも、患者さんが腹痛や下血などの症状があると、
GF・CFの検査出しをする機会は多いのではないでしょうか?
しっかりGF・CFを実施する患者さんの観察やアセスメントができるように、
おさらいとして参考にしていただければと思います!
上部消化管内視鏡検査(GF/Gastrointestinal Fiberscopy)
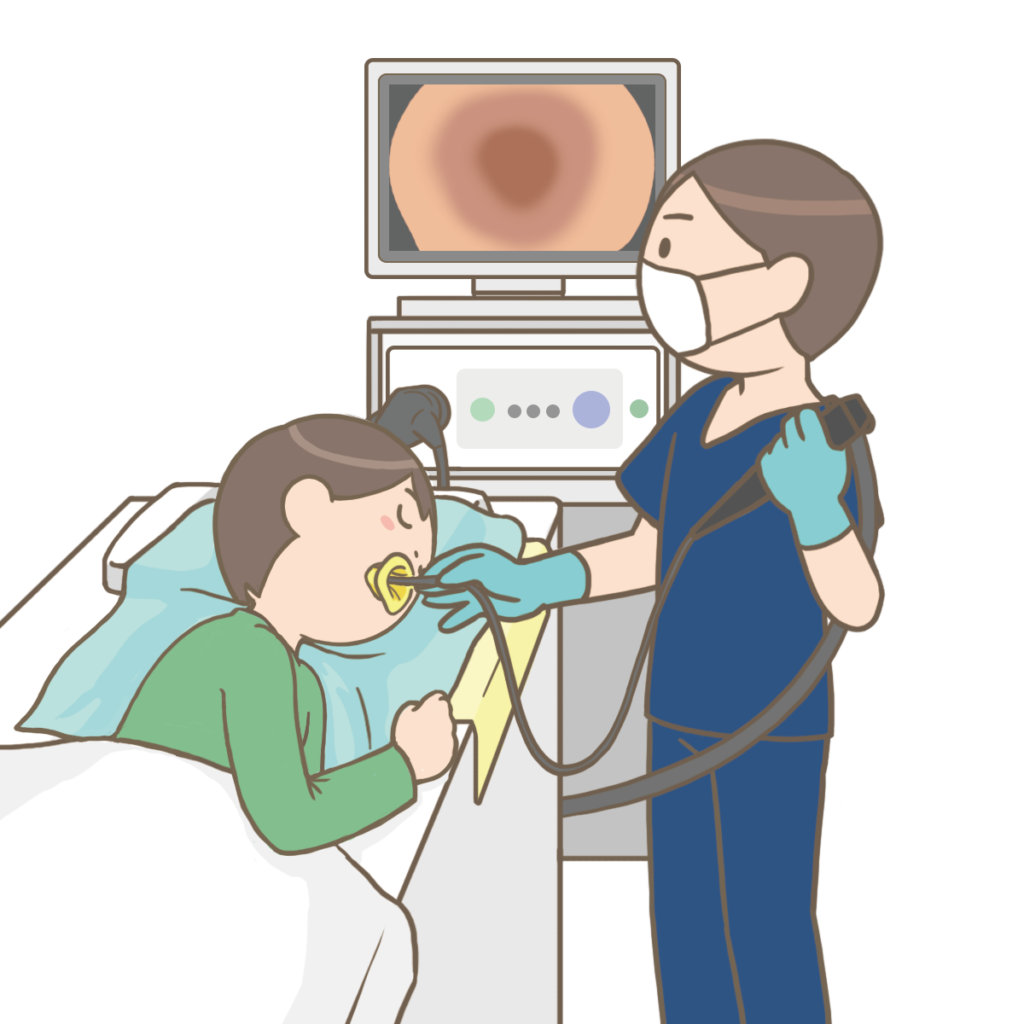
GFとはどんな検査?
GFは胃カメラとも言います。
直径0.7~1cmくらいの管の先端にレンズや超小型テレビカメラのついたファイバースコープを
口腔または鼻腔から挿入し、食道・胃・十二指腸の粘膜の状態を観察する検査です。
診断のため、組織生検をすることがあります。
病変があれば、ポリープの切除や止血術(クリップ・焼却)等の治療を行うこともあります。
《内視鏡類似検査》
粘膜表面の微細な血管を観察します。腫瘍やがんの早期発見や診断が可能になります。
内視鏡と超音波装置を組み合わせたものになります。消化管に超音波内視鏡を挿入し、消化管壁内に存在する病変や腫瘍深部あるいは消化管外の情報が得られます
適応:消化管粘膜下腫瘍、がん、悪性リンパ腫(深達度、リンパ節転移)など
※検査時間が長くなるため、鎮静薬を多く使います
異物除去:PTPシートや技師などを飲み込んだ時、X線で位置の確認後行われる緊急処置になります。
止血:上部消化管より出血していることが疑われる場合、緊急に行われます。通常内視鏡を挿入し、症状にあった処置を行います。
※最終食事時間の確認が必要です
先端に超音波の端子を組み込んだ内視鏡を消化管に挿入して直接肉眼では見られない消化管壁内にある病変、がんなど腫瘍の深達度を調べます。苦痛があり時間を要しますが、体外式の超音波検査より精密な画像が得られます。
※鎮静薬の使用量が通常の上部消化管内視鏡検査より多いため、安静時間が長くなることを説明します
検査で何がわかる?
病変の大きさや形、色、粘膜まで直接臓器の粘膜を観察し、生検などにより確定診断が可能になります
<診断の適応となる主な疾患>
検査が禁忌となる患者
- 全身状態がきわめて不良な場合
- イレウス(腸閉塞)がある場合
- 消化管穿孔がある場合
- 重篤な呼吸器疾患、循環器疾患がある場合
検査前日の注意点
- 持続型インスリンを使用している患者は、前日の眠前は投与するのか医師に確認します
- 抗凝固薬、抗血小板薬の中止の有無を医師に確認します
- 同意書や問診票の有無を確認します(記入漏れも確認します)
- 鎮静希望の患者は、鎮静同意書の有無を確認します(記入漏れも確認します)
- 鎮静に使用する薬剤によっては金庫保管が必要となるため、前日に薬剤を取りに行き、金庫に保管します
- 食事は検査前日21時までとなります

病院のルールにもよりますが、申し送りのテンプレートがあれば、バイタルサインや既往歴を入力することや、鎮静希望患者さんで、ルートは事前に病棟で確保する必要があれば、ルート確保の準備もあります。
勤めている病院のルールを今一度確認しておきましょう。
検査前当日の注意点
- 水分は検査2時間前まで可能(水・緑茶のみ)
- 絶食のため、糖尿病薬・インスリンはSKIPします
- 朝食後薬は早めに飲むか、検査後に内服します
- 口紅をしている人は落としてもらいます
- 誤嚥や危険防止のために、義歯や眼鏡は外してもらい、その他装飾品も外してもらいます
- 検査出しの移送方法は歩きでもよいですが、検査迎えは必ず車椅子を使用します
(内視鏡室看護師より指定の移送方法があれば、それに従う) - 鎮静薬を使うため、検査当日の運転はできません
検査方法
検査室に着いたら、内視鏡室看護師と同意書、テンプレートの内容に沿って申し送りを行います。
※難聴や理解力低下、移乗に介助が必要な場合などの特記事項は必ず伝えましょう。
①胃内の気泡・粘液を除去する
→消泡剤、粘液除去剤を内服する
②咽頭麻酔をかける
③左側臥位をとる
④モニタリング準備を行う
⑤マウスピースを装着する
⑥鎮痙薬を投与する
→蠕動運動が観察の妨げとなるため、消化管の動きを抑える
⑦鎮静薬を投与する(希望者のみ)
⑧内視鏡を挿入
⑨観察・撮影
⑩色素観察を行う
→ルゴール液(ヨード)を散布して観察する
⑪必要に応じて生検を行う
⑫スコープを除去し、検査終了

以前勤めていた大学病院の内視鏡室看護師さんが怖かったため、今でもGF・CF・PEG・ブロンコ出しは大嫌いです・・・
主に、同意書の記入・チェックサイン漏れや、同意書だけでなく説明書も必要であったり、内服薬や特記事項も入力しているのに、カルテをその場で開いて再確認されたり、本当怖くてトラウマです・・・
今のところはほとんど申し送りという申し送りがないので、天国です笑
検査後の注意点
- 1時間ほどは咽頭麻酔が覚めないので、唾液は飲み込まず出してもらいます
- 喉の感覚は麻酔の影響で麻痺しています。元に戻るまでは、誤嚥防止のため食事・飲水はできないため、内視鏡室看護師より何時間後より飲水・飲食可能か送りを必ず受けましょう。
(基本的には帰室後1時間経過してから水飲みテストを行い、嚥下に問題なければ食事を再開します) - 鎮静薬の効果がきれるまで安静にしてもらい、その間に悪心・腹痛・眩暈等異常がないか確認します
※止血などの治療を行った場合、安静時間を指示されることがありますので、内視鏡室看護師より送りを受けましょう
※鎮静効果が残っている間は、転倒・転落に注意しましょう - 鎮痙薬は目がチカチカする、喉が渇く、動悸がする、尿が出にくいなどの症状が出ますが、時間経過とともに改善します
※目の症状が続いている場合運転は控えてもらう - 色素観察を行った場合、2~3時間くらい、軽い胸やけや不快感がありますが、時間経過とともに改善する。また、便や尿に青色の色素がつくこともありますので、患者さんに伝えておきましょう。
- 生検行った場合は、出血を助長させるため、当日の飲酒や刺激物、油分の多いものを避けて、食事も消化に良いものにしましょう。また、入浴はシャワー程度、運動も控えてもらいます
- 中止薬の再開時期について医師に確認しましょう

内視鏡室看護師にはとりあえず、安静時間と飲水・飲食可能時間について送りを受けることを
忘れないようにしましょう。
帰室後は、安静時間と飲水・飲食可能時間、患者さんに起こりうる症状、鎮静後で転倒リスクが高いことを必ず説明します。
安静解除後、初回歩行の確認、飲水・飲食の嚥下状態の観察のため、ナースコールを押して看護師を呼んでほしいことも伝え、検査後を安全に過ごせるよう努めていきましょう。
検査による副作用・合併症
- 鎮静薬による薬物アレルギー、呼吸抑制、意識レベル低下、血圧低下
- 色素による胸やけや吐き気
- 腹部症状:腹部膨満感、腹痛、嘔気・嘔吐・排ガス
- 出血:吐血・下血の有無、血圧低下、頻脈、動悸、眩暈
- 穿孔:腹痛、発熱、血圧低下、腹膜刺激症状
★腹膜刺激症状
☆筋性防御(ディファンス):圧迫すると腹壁が固くなる
☆反跳痛(ブルンベルグ徴候):圧迫して手を放すときに疼痛がある
☆板状硬:腹部を触れても全く腹壁はへこまず、板のように硬い状態
☆腸雑音消失
☆ローゼンシュタイン徴候:仰臥位より左側臥位で圧痛が増強
☆ロブシング徴候:左下腹部を頭側に押し上げようとすると、右下腹部の疼痛が強くなる - 咽頭部不快感、咽頭痛

胸やけや咽頭部不快感などの時間とともに改善する症状に関しては、
あらかじめ伝え、患者さんの不安の軽減に努めましょう
下部消化管内視鏡検査(CF/Colono iberscopy)

GFとはどんな検査?
CFは大腸カメラともいいます。
内視鏡を肛門より挿入し、直腸から結腸もしくは回腸末端にかけて観察します。
病変があれば、ポリープの切除や止血術(クリップ・焼却)等の治療を行います。
検査で何がわかる?
大腸内病変の診断ができます
<診断の適応となる主な疾患>
検査が禁忌となる患者
- 全身状態がきわめて不良な場合
- 腹膜刺激症状がある場合
- 消化管穿孔、もしくはその疑いがあるもの
- イレウス(腸閉塞)、もしくはその疑いがあるもの
- 中毒性巨大結腸症(大腸が腫れ、毒素やガスがたまって膨らんでしまう状態)
- 腸管に高度な癒着(婦人科手術後など)があり、スコープの挿入によって疼痛を伴う場合
- 重篤な急性炎症や出血
検査前日の注意点
- 持続型インスリンを使用している患者は、前日の眠前は投与するのか医師に確認します
- 抗凝固薬、抗血小板薬の中止の有無を医師に確認します
- 同意書や問診票の有無を確認します(記入漏れも確認します)
- 鎮静希望の患者は、鎮静同意書の有無を確認します(記入漏れも確認します)
- 鎮静に使用する薬剤によっては金庫保管が必要となるため、前日に薬剤を取りに行き、金庫に保管します
- 便処置は統一されたルールがほとんどですが、腸の状況によっては個別に医師から便処置の指示が出る場合もあり、確認を行います
- 便処置に必要な下剤や穴あきパンツまたはおむつを用意します
(病院によりますが、失禁患者は穴あきパンツは不要で、おむつのみで大丈夫です) - 食事は検査前日21時までとなります
- 前日の食事は繊維質や種のあるもの、キノコ類、海藻類は避けてもらう、または低残渣色に食事変更をします
〈避けるべき食品〉
野菜:ネギ、ホウレンソウ、キャベツ、白菜、トマト、キュウリ、ピーマン、カボチャ、ゴボウ、ニンジン、サツマイモ、大根など
キノコ:エノキダケ、シイタケ、ナメコなど
豆類:サヤインゲン、大豆、小豆など
果物:イチゴ、パイナップル、干し柿、キウイ、干しぶどう、果肉入りジュースなど
海藻・ほか:ワカメ、コンニャク、寒天など - (必要であれば)申し送り用テンプレート入力
- (必要であれば)鎮静剤投与のためのルート確保

便処置は病院によってルールが様々です。
・検査前日20時にマグロコールP、21時にセンノシド4錠内服する、
・検査前日にピコスルファートを1本飲む
など、これまで勤めていた病院で違いがありました。
処置の指示は必ず確認し、必要な下剤の準備もしっかりしていきましょう。
検査前当日の注意点
- 朝食後薬は早めに飲むか、検査後に内服します
- 絶食のため、糖尿病薬・インスリンはSKIPします
- 水分は検査当日まで摂取可能です。ただし、水、煎茶、番茶、麦茶、ウーロン茶、紅茶(砂糖・ミルクの入っていないもの)とします
- 経口腸管洗浄薬の内服方法について説明します
(ニフレックについての説明は下にあります) - 便の性状が淡黄色で顆粒がなければ検査実施可能であり、便は流さずナースコールを押してもらうよう説明し、看護師が便性状を確認します
- 便の状況に応じてニフレックを追加したり、別の下剤に変更・グリセリン浣腸・高圧浣腸が追加されることもあるため、便が検査不可能な性状が続くようであれば、医師に追加処置を確認します
- 誤嚥や危険防止のために、義歯や眼鏡は外してもらい、その他装飾品も外してもらいます

経口腸管洗浄薬はGF・CFを同日に検査する場合は、GFが終わるまで内服しないため、
便処置時間が異なりますので、要注意です。
検査方法
検査前に、検査着と穴あきパンツを着用しているかを必ず確認します。
検査室に着いたら、内視鏡室看護師と同意書、テンプレートの内容に沿って申し送りを行います
※難聴や理解力低下、移乗に介助が必要な場合などの特記事項は必ず伝えましょう。
①左側臥位となる
②モニタリング準備を行う
③鎮痙薬を投与する
→大腸の蠕動運動を抑制する
④鎮静薬を投与する(希望者のみ)
⑤肛門、直腸を視診する
⑥肛門からスコープを挿入する
⑦観察・撮影
⑧色素観察をする
⑨必要に応じて生検をする
⑩必要に応じてポリープを切除(ポリペクトミー)を行う
⑪スコープを抜去し、検査終了
検査後の注意点
- 鎮静薬の効果がきれるまで安静にしてもらい、その間に悪心・腹痛・眩暈等異常がないか確認します
※鎮静効果が残っている間は、転倒・転落に注意しましょう - 鎮痙薬は目がチカチカする、喉が渇く、動悸がする、尿が出にくいなどの症状が出るが、時間経過とともに改善します
※目の症状が続いている場合、運転は控えてもらう - 色素観察を行った場合、便や尿に青色の色素がつくこともあるが、時間経過とともに改善します
- 検査中にエアを入れた場合は、腹部膨満や腹痛を感じることがあるが、時間経過とともに改善します
- 内視鏡室看護師より何時間後より飲水・飲食可能か送りを必ず受ける。実際に飲水してもらい、嚥下状態を確認します
(生検やポリープ切除などの有無で食事再開時間は変わります) - 中止薬の再開時期について医師に確認します
- 当日は、消化しやすいものを摂取します。 翌日に腹痛や出血がないことを確認し、消化に良いものから1週間程度かけて少しずつ普通の食事に戻します。 唐辛子などの香辛料や刺激の強いもの、アルコールは検査後1週間程度控えるよう、生活指導を忘れずにしましょう。
検査による副作用・合併症
- 鎮静薬による薬物アレルギー、呼吸抑制、意識レベル低下、血圧低下
- 腹部症状:腹部膨満感、腹痛、嘔気・嘔吐・排ガス
- 出血:吐血・下血の有無、血圧低下、頻脈、動悸、眩暈
- 穿孔:腹痛、発熱、血圧低下、腹膜刺激症状(反跳圧痛)
★腹膜刺激症状
☆筋性防御(ディファンス):圧迫すると腹壁が固くなる
☆反跳痛(ブルンベルグ徴候):圧迫して手を放すときに疼痛がある
☆板状硬:腹部を触れても全く腹壁はへこまず、板のように硬い状態
☆腸雑音消失
☆ローゼンシュタイン徴候:仰臥位より左側臥位で圧痛が増強
☆ロブシング徴候:左下腹部を頭側に押し上げようとすると、右下腹部の疼痛が強くなる
最後に
よくあるGF・CFですが、注意点が様々です。
病院によって必要な書類や準備内容が異なります。
そして、内視鏡室看護師さんの怖さも全く違います笑
ぜひ、この記事を読んで自信をもって検査出しをして、
検査後の観察やアセスメント、生活指導ができるようになっていただければと思います

以前、受け持っていた患者さんがCFのため、いくら下剤を飲んでも、便処置をしても、
検査可能な便性状にならず、翌日に持ち越した経験があります。
意外と前日の食事は大切なのかもしれません。
病院によっては看護師で低残渣食に変更しないといけないケースもありますので、
お気をつけください。
では、また次の記事でお会いしましょう!





コメント